7.a L’osteoartrosi: la malattia
Introduzione
L’Osteoartrosi (OA) rappresenta una delle principali patologie dell’età adulta: si stima che in Italia siano colpiti 4 milioni di soggetti e i numeri sono sicuramente destinati a salire, dati l’invecchiamento della popolazione e i cambiamenti dello stile di vita. Tra le malattie reumatiche è la prima per incidenza e la prima tra le malattie dolorose a elevato costo sociale. Nella popolazione over-65 anni è la prima causa d’invalidità.
L’OA è una malattia a evoluzione cronica che si caratterizza, a grandi linee, da alterazione delle cartilagini ialine articolari e della Matrice Extracellulare (ECM), osteosclerosi, cisti subcondrali e osteofiti, provocando dolore e “insufficienza” articolare.
Fino a oggi classificata in primaria e secondaria, in base a un concetto di prevalenza di malattia, oggi può essere considerata un insieme eterogeneo di condizioni che, attraverso meccanismi fisiopatologici non ancora del tutto noti, arrivano a un quadro patologico e radiografico comune.
Tra i principali momenti patologici di questa malattia sono stati chiamati in causa la predisposizione genetica, l’alterazione metabolica dei condrociti e della ECM e della loro interazione con l’ambiente articolare (condrociti, sinoviociti e cellule del liquido sinoviale), alterazioni dell’osso subcondrale e fattori meccanici e ormonali.
La cartilagine articolare, un tessuto altamente specializzato, è costituito principalmente da un reticolo di ECM costituita in prevalenza da collagene ed elastina, immersa in un gel a base di acqua e di una miscela di glicosaminoglicani e proteoglicani che rendono conto del 98% di tale tessuto. I condrociti, immersi in questa particolare struttura, sono solo il 2% circa e la loro funzione è quella di produrre e mantenere l’ECM. La composizione di quest’ultima garantisce pertanto le caratteristiche biomeccaniche delle cartilagini articolari; quindi l’alterazione di tale equilibrio innesca la perdita di funzione della cartilagine, come ad esempio la resistenza alle forze compressive e l’integrità della superficie cartilaginea.
È ormai chiaro che la predisposizione e i polimorfismi genetici influenzano il fenotipo artrosico, come nel caso di alcune localizzazioni, quali la forma nodale delle mani o la gonartrosi, e che vi sono delle differenze fenotipiche tra le etnie. La forma di artrosi precoce e distruttiva è legata alla presenza di condrodisplasie da mutazioni genetiche ed è più frequente in alcuni aplotipi relativi a specifici loci HLA del complesso maggiore di istocompatibilità.
Dal punto di vista biomeccanico le articolazioni sottoposte al maggior carico sia portante che funzionale (come accade in alcune attività lavorative o sportive) sono quelle in cui il danno artrosico progredisce più rapidamente. Le deviazioni dell’asse articolare (valgismo e varismo) sono legate a una relativamente precoce artrosi compartimentale che mostra in generale un’evoluzione clinica più rapida e meno responsiva ai trattamenti rispetto alle altre articolazioni. Una spiegazione a questo evento possiamo ritrovarla nella fisiologia del tessuto cartilagineo. La cartilagine si nutre quasi esclusivamente per diffusione dal liquido sinoviale, dato che è praticamente sprovvista di vasi sanguigni, membrana basale e nervi. Quindi risulta evidente che, se i meccanismi di diffusione vengono interrotti, si assiste a una degenerazione inevitabile di questo tessuto. Il sovraccarico, sia esso intrinseco che estrinseco e intermittente (come i traumi), è il responsabile principale delle microfratture cartilaginee e delle alterazioni strutturali dell’ECM. Recenti studi hanno evidenziato che l’ECM gioca un ruolo chiave nell’omeostasi della cartilagine, essendo in grado di stimolare la produzione dei componenti della matrice stessa o il rilascio di citochine ad azione proinfiammatoria.
Manifestazioni cliniche
Il dolore è il sintomo cardine dell’OA e in genere è la prima manifestazione clinica di malattia, anche se spesso è preceduto dalle alterazioni strutturali già visibili radiologicamente.
Il dolore da OA rispecchia di solito la causa predominante del quadro di malattia:
![]() dolore da carico, nel quale predominano le componenti meccaniche;
dolore da carico, nel quale predominano le componenti meccaniche;![]() dolore da avvio, che esprime generalmente aumento dell’attrito articolare. È di breve durata e si risolve col movimento;
dolore da avvio, che esprime generalmente aumento dell’attrito articolare. È di breve durata e si risolve col movimento;![]() dolore a riposo o notturno, che esprime generalmente l’attivazione flogistica sovrapposta, sia articolare che periarticolare.
dolore a riposo o notturno, che esprime generalmente l’attivazione flogistica sovrapposta, sia articolare che periarticolare.
Nei pazienti artrosici con dolore a riposo è importante indagare la causa dell’attivazione flogistica per poter intraprendere una terapia che possa controllare la sintomatologia e rallentare l’evoluzione clinica. Non è raro, infatti, riscontrare nel liquido sinoviale di tali pazienti cristalli d’idrossiapatite e/o di pirofosfato diidrato di calcio che si legano in genere a forme a rapida evoluzione. Altre condizioni in grado di alimentare e mantenere la cascata flogistica sono le pliche sinoviali, i corpi liberi intrarticolari, le condromatosi, le osteocondriti, i difetti della superficie e l’edema dell’osso subcondrale. Di solito la risposta ai FANS (Farmaci Antinfiammatori Non Steroidei), come indicato nelle principali linee-guida di trattamento dell’OA, è solo parziale o insoddisfacente, dando ragione dell’esistenza di meccanismi alternativi, quali la flogosi neurogena, la sensitivizzazione periferica e poi centrale, e molti altri ancora non del tutto chiariti. Il dolore, infine, può essere provocato dall’eccessivo affaticamento muscolare (da rigidità articolare e ipotrofia dei muscoli adiacenti), dalle contratture di difesa, dallo stiramento o compressione sui tronchi nervosi adiacenti alle articolazioni.
Gonartrosi. Tra le articolazioni periferiche è la più frequente e tende a essere bilaterale. In fase precoce i sintomi sono dolore d’avvio e dopo attività fisica. Il quadro si può complicare con valgismo o varismo che incidono su uno dei compartimenti articolari (mediale per il varismo, laterale per il valgismo) oppure con l’interessamento di tutta l’articolazione. Spesso si accompagna a versamento articolare e a sinovite. Nelle fasi avanzate il dolore si accompagna a ipotrofia muscolare, debolezza, decondizionamento e contrattura in flessione.
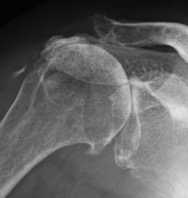
Omartrosi. L’artrosi della spalla è quasi sempre post-traumatica o secondaria a displasia, artrite, osteocondromatosi e osteocondrite, necrosi della testa omerale o rottura della cuffia dei rotatori. Si può sviluppare anche nelle varie forme d’instabilità della spalla. Una lesione a tutto spessore della cuffia dei rotatori determina risalita della testa omerale, instabilità, conflitto acromiale e successiva artrosi. Nell’artrosi gleno-omerale si osservano dolore e limitazione ai movimenti, soprattutto di rotazione esterna e di abduzione, ipotrofia del muscolo deltoide e dei muscoli della cuffia dei rotatori.
OA del gomito e del polso. Sono forme piuttosto rare che colpiscono solitamente i soggetti che svolgono lavori pesanti o con attrezzi vibranti, oppure sono di origine post-traumatica (ad esempio pseudo-artrosi dello scafoide). In genere si associano alla riduzione dei movimenti, ma la funzione viene ben compensata dai distretti adiacenti.
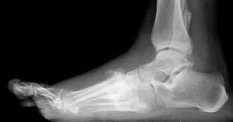
OA del piede e della caviglia. Entrambe riconoscono generalmente un’origine secondaria ad anomalie congenite (ad esempio piede piatto) o post-traumatiche (ad esempio fratture malleolari). Il dolore, specialmente da carico o da avvio, si associa a un certo grado d’impotenza funzionale. Frequenti anche le osteocondrosi e osteocondriti, che sono un’importante causa di dolore.
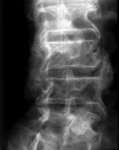
OA del rachide. La spondiloartrosi, specie se valutata con gli esami radiografici, è estremamente frequente. I primi segni sono visibili già dall’età di 30 anni e, nella popolazione over-70, è praticamente sempre presente.
La spondiloartrosi colpisce le articolazioni diartrodali interapofisarie, uncovertebrali e costovertebrali. Si tratta di quadri di osteocondrosi intervertebrale e spondilosi deformante che possono associarsi tra loro e interessare tutti i tratti della colonna vertebrale. I tratti cervicale e lombare della colonna vertebrale sono i più colpiti. Quindi, il collegamento tra ogni sintomo riferibile a queste regioni e il rilievo radiografico di OA è improprio, dato che i generatori di dolore sono molteplici, come i dischi intervertebrali, la muscolatura paravertebrale e le radici nervose.
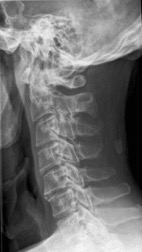
OA cervicale. Anche se riscontrabile nel 70-80% dei soggetti anziani, nella maggior parte dei casi non produce sintomi di rilievo, se non modeste cervicalgie o una lieve limitazione nei movimenti del collo.
Gli osteofiti posteriori, visibili in Rx, sono quelli che hanno una maggiore rilevanza clinica, visto che possono interferire con le strutture nervose e vascolari, dando luogo a manifestazioni cliniche quali la cervicobrachialgia, causata dalla compressione delle strutture nervose. La compressione sulle strutture vascolari è abbastanza rara e provoca il drop-attack durante i movimenti d’iperestensione del collo e della testa, ovvero l’insufficienza vertebro-basilare che causa un’improvvisa caduta a terra, senza perdita di coscienza, per mancato controllo degli arti inferiori. Un’altra condizione non molto frequente a livello cervicale è la stenosi del canale midollare da osteofitosi marginale.
OA dorsale. Malgrado il frequente riscontro radiologico, i sintomi sono meno importanti, date la minore mobilità di questo tratto della colonna per la presenza del complesso costo-sternale e le minori sollecitazioni a cui è sottoposto.
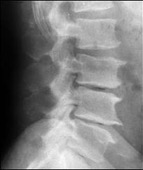
OA lombare. Malgrado il frequente riscontro radiologico, non sempre il dolore lombare dipende dall’OA, essendo provocato, piuttosto, da contratture o stiramenti muscolari e, soprattutto per le forme di lombalgia cronica, da discopatia o da molte altre cause. Le alterazioni artrosiche delle vertebre e delle articolazioni intervertebrali hanno però un ruolo chiave, dati lo stretto rapporto col disco intervertebrale e la maggior sollecitazione al carico che subiscono rispetto agli altri tratti della colonna. Non è infrequente l’associazione con la spondilolistesi, cioè lo scivolamento, più frequentemente anteriore, di una vertebra su quella sottostante. Un’altra manifestazione frequente a questo livello è l’OA delle articolazioni interapofisarie che causa una sintomatologia cronica spesso confusa con la radicolopatia, visto che s’irradia alle regioni paravertebrali lombo-sacrali basse, alle natiche e alla faccia posteriore della coscia. Di rado gli osteofiti sono responsabili di una compressione diretta a livello delle radici nervose.
Classificazione e varianti di malattia
A oggi non sono del tutto chiare le caratteristiche più importanti su cui basare la definizione delle varianti dell’OA. La recente letteratura e le conoscenze acquisite negli ultimi anni sembrano definire queste varianti come gli estremi di uno spettro eterogeneo di manifestazioni della stessa malattia. Saranno gli studi genetici a fornire maggiore chiarezza sulla variabilità fenotipica dell’OA.
I quadri attualmente meglio definiti che differiscono dall’andamento classico dell’OA sono: l’OA nodale ed erosiva delle mani, la coxartrosi o la gonartrosi rapidamente progressive, l’OA neuropatica e l’iperostosi scheletrica idiopatica diffusa (DISH).
OA nodale ed erosiva della mano. Le articolazioni più frequentemente colpite sono le Interfalangee Distali (IFD), quelle Prossimali (IFP) e la Trapezio-Metacarpale (TMC). Le forme nodali e la forma erosiva hanno un carattere ereditario e colpiscono maggiormente le donne in età menopausale (10:1). La forma nodale si caratterizza per dolore e tumefazione delle interfalangee con comparsa dei noduli di Heberden (IFD) e di Bouchard (IFP). Col passare del tempo il dolore recede, assumendo un carattere altalenante e lasciando la tumefazione articolare, le deformità e, a volte, cisti ripiene di ialuronato. L’OA erosiva di Crain è la forma rapidamente progressiva che coinvolge le IFD e le IFP. Radiograficamente si osservano grandi cisti iuxtarticolari, rapida diminuzione della rima articolare, erosione della limitante sub-condrale, danno epifisario, appiattimento dei profili articolari fino ad arrivare, in alcuni casi, all’anchilosi.
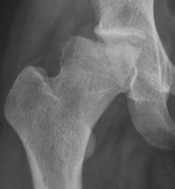
Coxartrosi e gonartrosi rapidamente progressive. Le rapidamente destruenti OA della coxofemorale e del ginocchio si presentano in genere con una sintomatologia dolorosa particolarmente accentuata e si accompagnano spesso a sinovite marcata, rapida condrolisi o a condrocalcinosi. Pur in carenza di acquisizioni scientifiche che ci diano una chiara definizione, si distinguono 2 forme: artrosi rapidamente distruttiva e artrite da microcristalli che induce artrosi destruente.
OA neuropatica o di Charcot. La denervazione delle articolazioni o la perdita di sensibilità può portare a sviluppare una forma di OA rapidamente destruente e caratterizzata da abbondante neoformazione ossea.
Questi quadri si associano spesso ad alcune malattie, come gli stadi avanzati di sifilide (ginocchia), la siringomielia (spalla) e, la più frequente in assoluto, la neuropatia diabetica (piede). Per alcuni autori, anche l’artropatia destruente di spalla da idrossiapatiti (spalla di Milwaukee) può essere considerata una variante di questa condizione.
Iperostosi scheletrica idiopatica diffusa (DISH). Si caratterizza per la calcificazione e ossificazione diffuse dei legamenti, prevalentemente anterolaterali vertebrali, con formazioni di entesofiti a ponte e osteofiti di grosse dimensioni che portano a una netta riduzione dei movimenti fino all’anchilosi. Possono essere coinvolte anche le articolazioni periferiche che mostrano la formazione di osteofiti o di speroni ossei e la calcificazione dell’inserzione dei legamenti (entesopatia). Si associa alla malattia dismetabolica e sembra che vi sia un legame con l’aumento delle concentrazioni plasmatiche d’insulina e di ormone della crescita.
Terapia
Gli obiettivi della terapia dell’OA sono il controllo del dolore, della rigidità articolare e della flogosi, la prevenzione delle deformità e il recupero della funzione articolare. Il raggiungimento di questi obiettivi, oltre a migliorare la qualità di vita dei pazienti, dovrebbe rallentare la progressione di malattia. Per raggiungere tale risultato devono essere usati tutti i mezzi disponibili, dalla terapia farmacologica locale e sistemica alla riabilitazione e alle terapie fisiche, alla terapia occupazionale, alla correzione dei fattori predisponenti modificabili (ad esempio calo ponderale), che devono essere necessariamente coordinati per risultare efficaci. Tali indicazioni stanno finalmente assumendo importanza e sono state elencate nelle maggiori linee guida di trattamento dell’OA.
Terapia farmacologica e opzioni chirurgiche. La terapia farmacologica prevede l’impiego di farmaci analgesici, antinfiammatori e farmaci modificatori di malattia (DMOADs, Disease Modifying Osteoarthritis Drugs, e SYSADOA, Symptomatic Slow Acting Drugs for Osteoarthritis). La scelta del farmaco o la combinazione di farmaci deve essere dettata indiscutibilmente dal quadro clinico del momento.
Il paracetamolo e il tramadolo sono gli analgesici maggiormente utilizzati per il dolore di tipo lieve moderato, mentre l’uso degli oppioidi va limitato al controllo del dolore moderato-severo. Alcuni studi hanno dimostrato un’ottima efficacia degli analgesici topici, che stanno avendo una diffusione sempre maggiore. Tra questi segnaliamo la capsaicina transdermica e gli anestetici locali.
Gli antinfiammatori trovano indicazione sia come terapia sintomatica che come terapia per le fasi infiammatorie, dove questa sia stata accertata. L’uso dei FANS, a qualsiasi categoria appartengano, è gravato da frequenti reazioni avverse ed effetti collaterali, quali i disturbi gastrointestinali e cardiovascolari, specie nel paziente anziano. Sempre più usati ultimamente e con buoni risultati, in termini sia di efficacia che di ridotti effetti collaterali, sono i prodotti topici.
I DMOADs e i SYSADOA sono farmaci che interferiscono con le modificazioni strutturali caratteristiche dell’artrosi, con l’intento non solo di ridurre o eliminare i sintomi, ma anche di allentare la progressione di malattia.
Tra queste sostanze, che stanno finalmente avendo una discreta diffusione, le più utilizzate sono la glucosamina, il condroitin solfato, la diacereina, il collagene e di tipo II, l’acido ialuronico, gli estratti di soia e avocado.
Tra le terapie intrarticolari, l’acido ialuronico è stato ampiamente studiato e trova applicazione specialmente nelle articolazioni di carico, quali il ginocchio e la coxofemorale. I corticosteroidi intrarticolari sono impiegati nel controllo delle reazioni sinovitiche, nelle quali la loro efficacia è ampiamente documentata; tuttavia bisogna porre molta attenzione nel caso di microfratture subcondrali o grossi geodi iuxtarticolari poiché il loro uso può essere rischioso.
La terapia corticosteroidea orale non è indicata nel trattamento dell’OA e trova indicazione soltanto per la terapia delle manifestazioni periarticolari o tendinee a essa associate.
La chirurgia dell’OA è oggi ben diversificata e consente il trattamento dei pazienti nei quali le restanti terapie abbiano fallito. Le possibilità chirurgiche comprendono gli interventi di osteotomia per il riallineamento dei capi articolari, di artrodesi o stabilizzazione articolare e di artroprotesi.